お子様の眼科診療について

生まれてすぐの赤ちゃんは、ぼんやりと明かり分かる程度の視力と言われています。生後1歳くらいまでは、目の前にある物体を見て把握する機能が発達し、3歳ごろまでに急激に成長して1.0の視力になり、だいたい10歳頃になると視力が完成するといわれています。視機能は生後から急速に発達します。乳児~小児に多いとされる斜視や弱視は、発達する時期に治療を行うことで完治したり、正常に発達する可能性があります。このように、お子様の眼科診療において重要なのは、治療時期のタイミングです。視力の発達する期間に、適切な治療を行わなければ、視機能がしっかりと発達しない恐れがあります。また、乳児や幼児の目の障害は外からは分かりにくく、何らかの違和感があっても上手に伝えることができないため、なかなか異常に気付くことが難しいとされています。3歳くらいになっていればある程度正確な検査が可能です。当院は大学病院と連携した子どもの弱視や斜視の専門外来を設けていますので、当院にご相談ください。
両眼視とは
両眼視は2つの目で見た情報を脳でまとめる機能で、複数のものの距離やものの立体感などを得るために働きます。両眼視は生後1年ころにはできるようになり、視力が成長しきる6歳頃に両眼視も成長を終えます。片目の弱視や斜視があると両眼視が発達せず、距離感や立体感がわからなくなってしまう可能性があるため注意は必要です。
お子様の目の症状について
子どもは目の見え方に異常があってもそれを自覚して伝えることはできません。片方だけの弱視は特に見つけにくいため、保護者の方が日常の様子を観察して、下記のような症状に気付いたらご相談ください。
- テレビやタブレットを近い位置で見ている
- 視点が定まらない
- 目の位置がずれる
- 視線が合わない
- よく、目を細めてものを見ている
- なにか見る際に頭を傾ける
- 目をよく触っている
- 教室で前の方に座る
- 定期検診で視力不良と言われた
- 検診では視力がうまく計測できなかった
お子様の代表的な目の病気
子供の目の病気は多く見られます。その理由は、免疫系が未熟であり感染症などが重症化しやすいことが挙げられます。また、子供は保育園や学校などで多くの人と接触するため感染リスクが高まります。子供の目の病気は体調と同じように急変することが多くあります。気づいた時には、早めに医療機関を受診することが大切です。
結膜炎(けつまくえん)

両眼視は2つの目で見た情報を脳でまとめる機能で、複数のものの距離やものの立体感などを得るために働きます。両眼視は生後1年ころにはできるようになり、視力が成長しきる6歳頃に両眼視も成長を終えます。片目の弱視や斜視があると両眼視が発達せず、距離感や立体感がわからなくなってしまう可能性があるため注意は必要です。
ものもらい

目のまぶたが腫れている、痒い、痛い、目が開けづらい、ゴロゴロするなどの症状は、「ものもらい」という病気です。関西の方では「めいぼ」「めばちこ」などとも呼ばれます。眼科では、「麦粒腫(ばくりゅうしゅ)」「霰粒腫(さんりゅうしゅ)」という呼びます。「麦粒腫(ばくりゅうしゅ)は、強いかゆみや痛み、大きく赤く腫れます。黄色ブドウ球菌という細菌が原因で、涙線やまつ毛の毛根などで急激に発生し炎症を起こします。主なまつ毛の内側にできることもあり、目がゴロゴロするといった違和感があることもあります。子どもの年齢が低いときは、汚い手で目をかいたり、こすることがものもらいの原因となる可能性も多いため、ママやパパが手洗いの声かけをしたり、タオルやハンカチは清潔なものを持たせるなど意識することが大切です。「霰粒腫(さんりゅうしゅ)」はしこりのことで、痛みや赤みはなく、小さくならない腫れが主な症状です。ものもらい自体は人に感染する心配はありません。それぞれの種類により治療は異なります。状態によっては抗生物質や点眼薬、悪化すると切開などの処置が必要となる場合もありますので早めの治療をおすすめしています。
打撲(だぼく)

子供が目をぶつけた時は、応急処置として、まぶたや目の周囲が腫れていれば、その個所を冷やし、ゴミ等が付着していれば優しく洗い流してください。圧迫するのは眼球に余計な圧がかかり、かえって症状を悪化させる可能性があるため控えて様子をみるようにしてください。いつまでたっても泣き止まない、目を開けることができない、目の中から出血している状態であれば、黒目や角膜が傷ついている可能性があります。また、左右の目で追視をすることができない・瞬きができない・腫れがひどい状態であれば、すぐに救急外来を受診するようにしてください。子供の打撲は、「軽度かな?」という場合でも、目の周囲の骨が折れていたり、眼球自体が傷ついていることがあります。専門医に診てもらい「大丈夫」の一言があれば何より安心できるため受診をおすすめしています。
斜視(しゃし)

物を見ようとした際、通常ならば両目が目標物に向かって同じ方向を向きますが、斜視の場合は、目標に向かって両眼を合わせることができません。斜視は子供の2%にみられる病気で、黒目がずれる方向によって、内斜視・外斜視・上斜視・下斜視の4種類があります。
斜視の主な原因は、「目の筋肉や神経などの異常」「遠視」「両眼視の異常」「視力不良」などがあります。目を動かす筋肉や神経の異常や、脳の異常が原因で両目が一緒に正しくものを見ることができない場合は、視力の程度と複視(物が二重に見える)の有無などを検査し、生活に影響がある場合は手術を行うことがあります。「遠視」が原因の場合は、治療用眼鏡の装用によって症状を改善できる可能性があります。お子さんの斜視の原因によって、治療が異なるため、目の位置の異常を気づいた段階で眼科を受診することをおすすめしています。
弱視(じゃくし)

生後間もない赤ちゃんの視力は、物をはっきりと見ることができません。そこから、外部の視覚的刺激によって視力が発達し、次第にはっきりと見えるようになって識別するようになります。この視機能の発達段階で、視覚的刺激が正常に伝わらず発達できない「発達不全」の状態を弱視と言います。特徴は、眼鏡やコンタクトレンズで矯正しても視力が上がらないこととされています。原因としては、斜視・遠視・近視・乱視などの屈折異常と先天性の眼科疾患などがあります。裸眼での視力が1.0ない場合でも、眼鏡やコンタクトレンズの装用で1.0以上の視力があれば弱視ではありません。弱視の治療が有効なのは、視覚の感受性期間とするため、3歳児検診などで異常が見つかった場合は治療を行います。治療方法は、アイパッチ・弱視治療用眼鏡などを用いて行いますが、お子さんの見え方や性格などでも異なります。経験豊富な視能訓練士が在籍しており、自宅でも訓練できるようにサポートしています。また、大学病院との連携も行っていますのでお気軽にご相談ください。
色覚異常(しきかくいじょう)
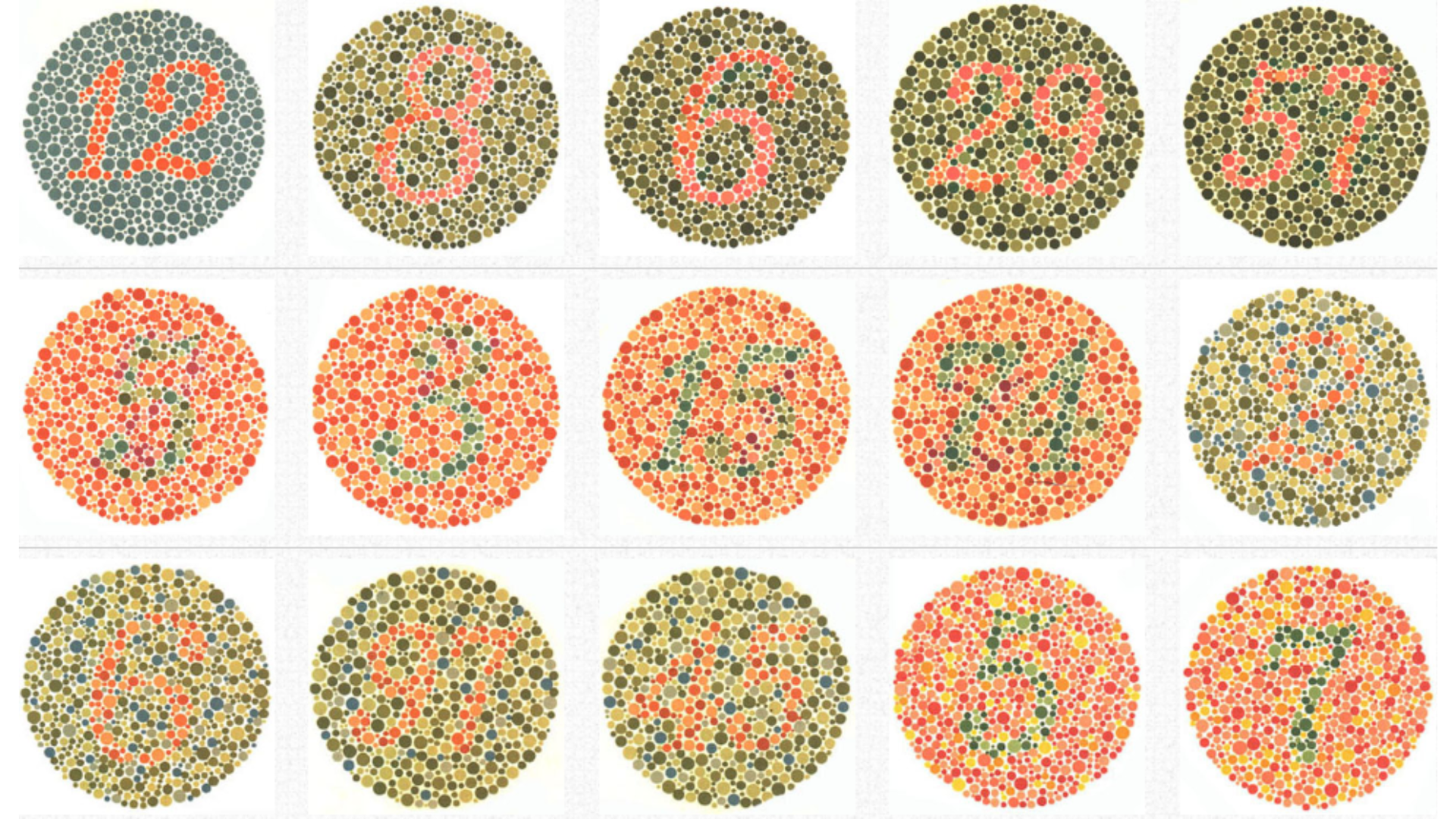
色の見え方が大多数の人と違っている状態を色覚異常と言います。色の感じ方は、網膜の細胞によって決まりますが、先天性の異常によって起こることがほとんどです。自覚症状に乏しく、全く色が分からないというように誤解を受けやすいですが、色の感じ方が異なるだけで色が全く分からないということではありません。色覚異常を判断する検査があるので、お子さんの色の見え方で気になる場合は眼科にご相談ください。色覚異常が認められた場合は、日常生活を支障なく過ごすための工夫やアドバイスを行います。
子供の近視について
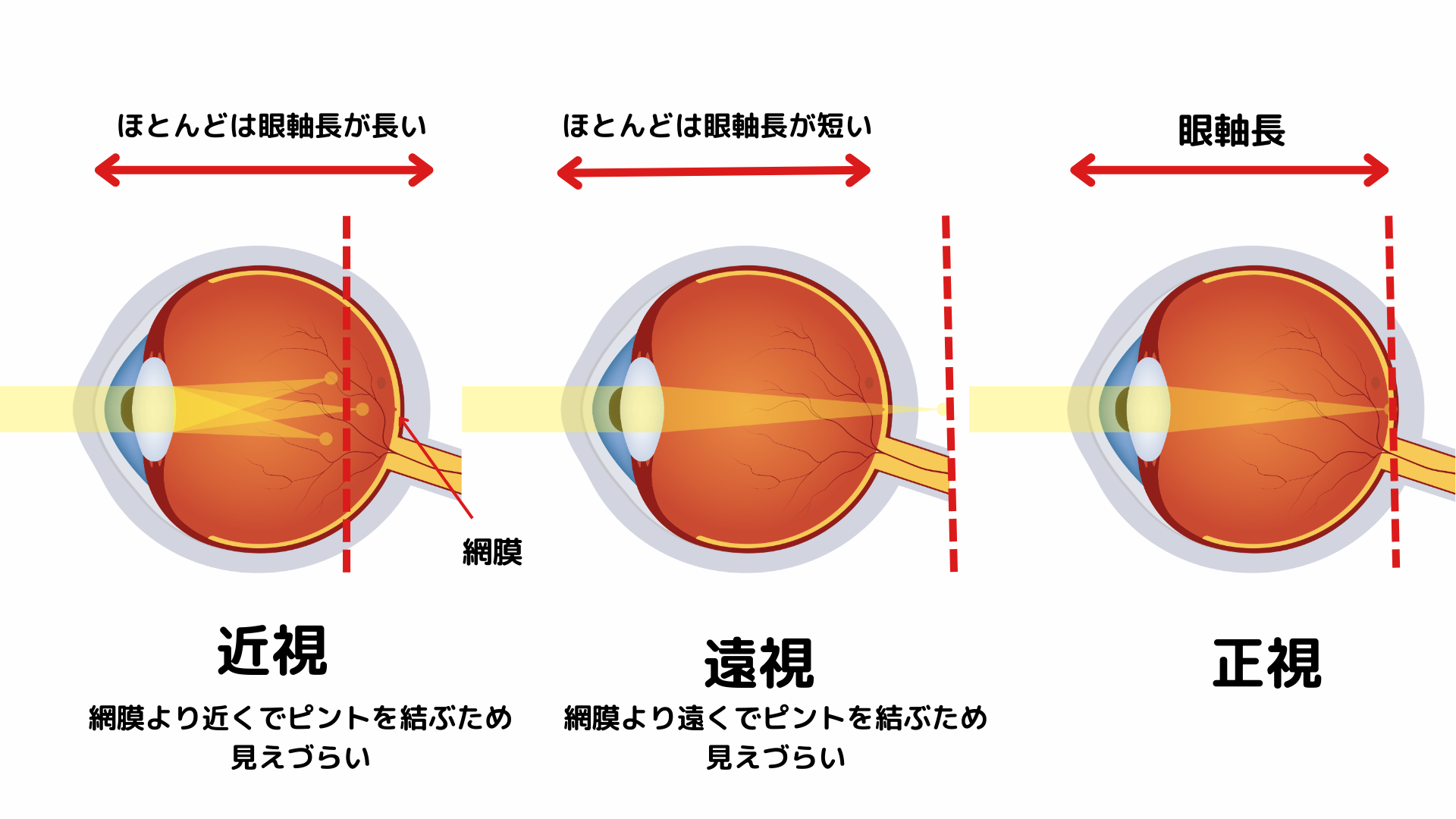
「近視」とは、眼に入ってきた平行光線が、網膜より前で焦点を結んでいる状態のことです。そのため近くのものははっきりと見える一方、遠くのものはぼやけて見えます。眼球の長さである「眼軸」の長さが正常よりも長い、または水晶体や角膜の屈折力が強いことが原因と考えられます。逆に「遠視」は、眼に入ってきた平行光線が、網膜より後ろで焦点を結んでいる状態のことです。「遠視は遠くがよく見える」と思っている方も多いようですが、実際は遠くのものも近くのものも見えづらく、常に調節が必要なため疲れやすいといわれています。眼軸の長さが正常よりも短い、または水晶体や角膜の屈折力が弱いために起こると考えられます。近視は凹レンズ、遠視は凸レンズのメガネやコンタクトレンズを使い、矯正します。
近視の原因

近視の人は正常な人より目の長さ(眼軸長)が長いため、ピントが合わず遠くがぼやけて見えづらくなります。近視には大きく分けて「環境要因」と「遺伝子要因」があり、近視の多くは学童期に発症し平均20歳くらいまで進行します。環境因子としてはパソコンやスマートフォンなどで目を使いすぎることや、外で遊ばなくなったことなどが言われています。強い近視(強度近視)には遺伝的な影響が大きいと知られており、親が強度近視の場合、子供が早くから強い近視を生じることが報告されています。近視が強くなると緑内障や網膜剥離、黄斑変性症などの重篤な病気を引き起こす原因となるため、近視抑制治療が有効的です。
近視の予防
教室の一番前でも0.3を切ると眼鏡が必要となります。学業に支障が出る場合がありますので、0.5~0.7程度を基準に眼鏡の装用を考えましょう。眼鏡を弱めにしても近視の進行を抑制することはできません。眼鏡の付け外しで近視が進むこともありません。
近視の抑制方法
日中1日2時間の屋外活動が有効といわれています。太陽光の一部であるバイオレット光は、近視抑制遺伝子EGR1を活性化。1日2時間の屋外活動で、近視になる割合を60~20%まで減らせます。ゲームや読書などの近方作業の悪影響も減らせます。窓ガラスや眼鏡はバイオレット光を遮断するため、可能であれば眼鏡は授業中だけ、屋外は裸眼で過ごすことがおすすめです。
子供の近視の進行を抑制する治療
マイオピン点眼薬

小児期の近視の進行を抑制させることを目的に「低濃度アトロピン0.025%を配合させた点眼薬(マイオピン)」を一日1滴点眼する治療のことです。近視の進行を平均60%軽減させるといわれています。近視予防は世界的に最も広く行われている治療です。現在、日本や海外で更なる研究が進められています。当院では0.01%より濃度の高い0.025%の点眼薬(マイオピン)を取り扱っています。まぶしさや遠近調整機能(手元を見るさよう)に影響を与えません。主に対象となるお子様は、視力検査ができる4歳~12歳くらい、軽度または中等度-6Dの近視の方を対象としています。少なくとも2年間の継続することをおすすめします。
*2025年5月以降、マイオピン点眼薬0.025%の販売は在庫をもって終了を予定しています。
このようなお子様におすすめです。
- 軽度または中等度の近視の方
- 6歳~12歳の学童の方
マイオピンの特徴
- 重篤な副作用の報告はありません。
- 近視の進行を平均約60%軽減させるといわれています。
- 日中の光のまぶしさに影響を及ぼさないため、サングラスもほぼ不要です。
- 目の遠近調整機能(手元を見る作業)に殆んど影響を与えません。
- 毎日必ず就寝前に一滴点眼するだけの、非常に簡単な治療法になります。
- 本製品はGMP(医薬品製造管理及び品質管理基準)準拠の工場で製造されています。
処方までの流れ
お子様の視力や目の状態などを検査・診察後、処方となります。
まずは1本購入していただき、副作用の確認をする為、1ヵ月後に再度受診をしていただきます。
その後は3~6カ月おきの定期検診が必要になります。
*初回の散瞳検査は20分~40分時間がかかります。また、散瞳した後3~6時間まぶしさが出ることがあります。時間に余裕のある日を選んでください。
マイオピンの使用方法について
寝る前に両眼に毎日1滴ずつ点眼します。
※マイオピンは1容器1ヶ月間の使いきりとなります。
マイオピン0.01%と0.025%の違いについて
シンガポール国立眼科センターの研究により、マイオピン0.01%で副作用なく、近視抑制効果が得られたことが実証されています。濃度を濃くすることにより、より近視抑制効果が得られることが分かっているため、0.01%では近視抑制効果が得らえない場合の為に、濃度を0.025%に高めたマイオピン0.025%をご用意しています。
マイオピン0.025%を点眼する場合、0.01%と同じように眠る前の点眼だと、翌日まで瞳孔が広がった状態が残る可能性があります。その為、点眼時間を調整していただく必要があります。
マイオピンの治療費用(自由診療)
マイオピンは自費診療となります。
| 診療費 | 2,200円(税込) |
|---|---|
| マイオピン0.01%:1本5ml | 3,500円(税込) |
| マイオピン0.025%:1本5ml本 | 4,000円(税込) |
弱視について
弱視は、眼鏡などで矯正しても十分な視力が得られない状態です。視力が悪くても眼鏡やコンタクトレンズで見えるようになる状態は弱視ではありません。弱視になる原因は、視力が成長する時期にうまく見ることができなかったことで、これにより視力が成長せず弱視になります。
弱視の原因
弱視は視力が成長する時期にうまく見ることができなかったことにより起こりますが、うまく見えない状態になる原因はいくつかあります。
斜視
斜視はものが二重に見えますが、子どもの場合には二重に見えるという混乱を避けるために斜視になっている目を無意識に使わないようになり、斜視の目が弱視になる斜視弱視を発症することがあります。
遠視
遠視は、近く・遠くという両方の距離がよく見えない状態です。そのため、見る訓練ができずに弱視になることがあります。
眼疾患
先天性白内障などがあると見る訓練ができずに弱視になることがあります。
眼帯・アイパッチ
眼帯で見る訓練ができなくなると弱視になることがあります。特に子どもの視力が急激に発達する3歳くらいまでは、3~7日間という短期間の眼帯着用でも弱視になる可能性があります。片目が隠れてしまう髪型なども悪影響が考えられるためご注意ください。
できるだけ早く適切な治療を受けましょう
弱視はできるだけ早い時期に適切な治療を受ければ治せる可能性があります。見る訓練が不足した時期、長さ、程度などにより変わってきますが、一般的に3歳くらいまでに弱視を発見できれば治せる可能性が高くなるとされています。
弱視の治療
遠視の場合には遠視用の凸レンズ眼鏡をかけ、それ以外の場合には弱視の視力増強訓練を行います。斜視で弱視が起こっている場合には、手術が必要になる場合もあります。
弱視の視力増強訓練では、よい方の目を隠して弱視の目で見るようにする遮蔽法が主に用いられます。遮蔽法はご家庭での訓練も重要ですので、眼科専門医のアドバイスを受けて保護者の方がしっかりサポートする必要があります。
幼児期の発見が特に重要です
視力は3歳頃までに急激な発達をみるため、幼児期は特に重要です。お子様の日常をしっかり観察して、少しでも「おかしいな」と思ったら気軽にご相談ください。特に3歳児検診の視力検査は重要です。必ず眼科専門医で適切な検査を受けるようにしましょう。
斜視について
 斜視は、見ようとしている対象物に片目だけが向いており、もう片方の目は違う方向に向いている状態のことです。子どもの2%程度に斜視があるとされており、斜視の方の目の機能が成長せずに弱視になる可能性がありますので、視力の成長のためにはできるだけ早く適切な治療を受ける必要があります。
斜視は、見ようとしている対象物に片目だけが向いており、もう片方の目は違う方向に向いている状態のことです。子どもの2%程度に斜視があるとされており、斜視の方の目の機能が成長せずに弱視になる可能性がありますので、視力の成長のためにはできるだけ早く適切な治療を受ける必要があります。
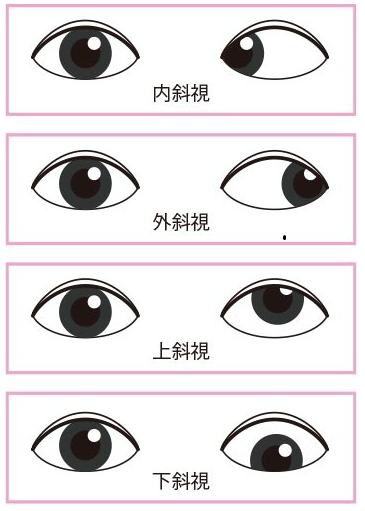
斜視の種類
目がずれる位置により、内外上下の4種類に分けられています。
内斜視
斜視の方の目が、鼻筋の方を向いています。
外斜視
斜視の方の目が、耳の方を向いています。
上斜視
斜視の方の目が、額の方を向いています。
下斜視
斜視の方の目が、頬の方を向いています。
斜視の原因
目の筋肉・神経などの異常
目を動かす筋肉・神経などのわずかな異常により目の位置がずれ、両目で一緒にものを正しく見ることができなくなると斜視になる可能性があります。
遠視
遠視は近くと遠くの両方が見えにくい状態ですが、近距離のものは強くピントを合わせないと見えないため目が内側に寄って内斜視になります。
両眼視の異常
両眼視ができないとものが二重に見えてしまうため、脳が混乱しないよう無意識にそれぞれの目で別々に見るようになって斜視になります。両眼視は遺伝や脳の一部のわずかな異常でできなくなることがあります。
視力不足
片目の視力が不足した際に起こる可能性がある斜視で、外斜視になります。主に病気やケガなどによって片方の目の視力が悪くなって起こっています。この場合も両眼視ができなくなって、視力が悪い方の目が斜視になります。
斜視の治療
斜視を起こしている原因により、治療法もさまざまです。ただし、視力や両眼視の成長のためには、原因にかかわらず早期の治療が重要です。
弱視がある場合には、遮蔽法による視力増強訓練が必要になります。
遠視がある場合には、凸レンズ眼鏡による矯正を主に行います。ピント調整改善のための点眼を行う場合もあります。
筋肉などの影響で斜視が起こっている場合には、目の向きを治す手術も検討されます。ある程度成長していれば局所麻酔でも行える手術ですが、乳幼児の場合には全身麻酔が必要になります。ただし、まれですが手術後に両眼視ができないこともあります。
斜視の早期発見のために
斜視は、弱視の原因であり、見ることで重要な役割を果たす両眼視ができなくなる可能性がある状態です。できるだけ早く発見して適切な治療を受けることが重要ですが、ちょっと注意深く観察するだけで発見することが可能です。両目の向きが違うことに気付いたら、早めに眼科専門医を受診しましょう。
斜視ではない偽斜視の場合も
 赤ちゃんは斜視ではないのに斜視に見えることがあります。乳児期には鼻が低くて両目の間がかなり空いているため、内側の白目がほとんど見えず斜視のように見える偽斜視がよくあります。鼻が成長すると解消する場合には偽斜視です。ただし、斜視であった場合にはできるだけ早く治療を受けることが重要ですから、気になるようでしたら気軽に受診して相談しましょう。
赤ちゃんは斜視ではないのに斜視に見えることがあります。乳児期には鼻が低くて両目の間がかなり空いているため、内側の白目がほとんど見えず斜視のように見える偽斜視がよくあります。鼻が成長すると解消する場合には偽斜視です。ただし、斜視であった場合にはできるだけ早く治療を受けることが重要ですから、気になるようでしたら気軽に受診して相談しましょう。






















